Malaria ist eine schwere, manchmal sogar tödliche Erkrankung, die durch mikroskopisch kleine Parasiten hervorgerufen wird, die Plasmodien. Als Überträger des Krankheitserregers von Mensch zu Mensch dienen Mücken der Gattung Anopheles.
5 verschiedene Plasmodienarten (P. falciparum, P. vivax, P. ovale, P. malariae, sowie seit kurzem bekannt auch P. knowlesi), können Malaria beim Menschen hervorrufen. Die Infektion mit Plasmodium falciparum – diese Erkrankung nennt man Malaria tropica – kann einen tödlichen Ausgang haben.
Symptome
Typische Symptome der Malaria sind Fieber, Schüttelfrost, Gliederschmerzen, allgemeines starkes Krankheitsgefühl, Kopfschmerzen. Doch gerade die Malaria tropica kann sich hinter einer Vielzahl von Symptomen verstecken. Fieber ist aber immer das Leitsymptom!
Die Erkrankung ist in tropischen und subtropischen Ländern weit verbreitet.
Vorbeugung
Seit Jahrzehnten wird an Impfungen geforscht, trotz großer Fortschritte in den letzten Jahren ist aber nach wie vor keine Impfung für die Reisemedizin verfügbar (das schon zugelassene Präparat hat eine zu geringe Schutzwirkung für den Einsatz bei Reisen). Es gibt aber erprobte und sichere Möglichkeiten, sich vor dieser Erkrankung zu schützen. Seien Sie vorsichtig mit Tipps von Menschen, die seit Jahren – oder immer schon – in Malariagebieten leben, und die Ihnen vielleicht erklären, die Erkrankung sei halb so schlimm und man könne auch mit „leichten“ Mitteln vorbeugen. Wer eine Malariaerkrankung überstanden hat, entwickelt eine teilweise Immunität, die zwar nicht vor einer erneuten Erkrankung schützt, aber vor den gefürchteten schweren Verläufen. Da Menschen, die in Malariagebieten leben immer wieder Infektionen haben, sind sie in der Regel teilweise immun und erfahren Malaria tatsächlich eher wie eine schwere „Grippe“. Für nicht immune Personen aber kann Malaria tödlich sein – das sind vor allem Kinder (in Afrika stirbt alle 30 Sekunden ein Kind an Malaria) und Touristen!
- Schutz vor dem Überträger (Schutz vor Mückenstichen)
- Schutz vor dem Erreger (Vorbeugende Einnahme von Malaria-Medikamenten = Malariaprophylaxe)
Hierfür sind verschiedene Medikamente im Einsatz. Aufgrund der weltweit sehr unterschiedlichen Resistenzen der Malariaerreger ist nicht jede Substanz überall wirksam. Die Entscheidung über das für Sie richtige Malariamedikament müssen Sie gemeinsam mit Ihrer Ärzt*in treffen. Ihr Reiseziel, die Jahreszeit, die Art der Reise, aber auch Ihre persönlichen Unverträglichkeiten, Grunderkrankungen und Bedürfnisse müssen dabei berücksichtigt werden.
Dengue Fieber ist eine weltweit verbreitete Viruserkrankung, die praktisch alle tropischen und subtropischen Regionen der Welt betrifft.
Die Symptome sind die einer akuten hochfieberhaften Erkrankung mit starken Kopfschmerzen, Glieder- und Gelenksschmerzen. Ein kleinfleckiger Hautausschlag am ganzen Körper (nicht juckend!), der an einen Masernausschlag erinnert, kommt häufig vor.
Nach wenigen Tage ist die akute Phase vorbei und die Patient*innen erholen sich wieder.
Die Bedrohung der Erkrankung liegt in der gefürchteten Komplikation des Dengue hämorrhagischen Fiebers, eine Verlaufsform, bei der durch Verbrauch der Blutplättchen starke Blutungen auftreten. Diese Komplikation ist unter Umständen tödlich, vor allem, wenn keine gute intensivmedizinische Betreuung verfügbar ist.
Aufgrund einer immunologischen Reaktion von Antikörpern gegen die verschiedenen Dengueviren (es gibt insgesamt 4 unterschiedliche Typen) ist diese schwere Verlaufsform bei Zweitinfektionen häufiger als bei der ersten Ansteckung.
Wie steckt man sich an?
Dengue Fieber wird über Mücken übertragen, vor allem über Mücken der Gattung Aedes (die auch als Tigermücken bekannt sind, da ihre Beine auffällige Streifen aufweisen). Eine direkte Übertragung von Mensch zu Mensch ist nicht möglich.
Inkubationszeit:
Relativ kurz, 3 bis 10 Tage.
Diagnose:
Die Symptome gemeinsam mit der Reiseanamnese weisen den Weg. Die Diagnose erfolgt entweder über direkten Nachweis des Virus oder von Bestandteilen des Virus (Antigen) im Blut – in den ersten Krankheitstagen sind ausschließlich diese Tests positiv. In den stark betroffenen Ländern sind häufig Schnelltests verfügbar, die innerhalb kurzer Zeit einen Hinweis auf die Infektion geben. Später bilden sich dann auch Antikörper im Blut, die man nachweisen kann.
Vorbeugung:
Mückenschutz ist die vorrangige Schutzmaßnahme. Die Aedesmücke ist allerdings nicht nur in der Dämmerung aktiv, wie andere Mückengattungen, sondern sticht auch tagsüber.
Nach jahrzehntelanger vergeblicher Forschung gelang 2015 erstmals die Entwicklung und Zulassung eines Impfstoffs gegen Denguefieber. Allerdings zeigte sich schnell, dass die Schutzwirkung nicht perfekt ist und es bei Personen, die sich trotz Impfung anstecken, sogar zu schwereren Krankheitssymptomen kommen kann. In der Reisemedizin wäre er lediglich für Menschen einsetzbar, die schon einmal eine Dengue Infektion überstanden haben. Das Präparat ist aber derzeit in Europa nicht für den Einsatz bei Reisenden zugelassen.
Therapie:
Keine spezifische Therapie möglich. Trotzdem ist eine frühzeitige Diagnose wichtig, da bei schwerem Verlauf rasche intensivmedizinische Unterstützung Leben retten kann.
Das Virus wurde schon 1952 erstmals beschrieben, verursachte aber jahrzehntelang nur vereinzelte Fälle. 2004/2005 kam es erstmals zu einem großen Ausbruch auf der Insel Reunion (gehört zu Frankreich), ab 2013 traten Erkrankungen dann auch in Mittel- und Südamerika auf sowie in der gesamten Karibik.
Typisch für die Verbreitung der Erkrankung ist ein relativ plötzliches Aufflackern hoher Fallzahlen, die dann nach wenigen Jahren wieder abnehmen, was die Bedeutung für Reisende ständig wechseln lässt.
Symptome
Inkubationszeit 3-7 Tage. Akuter Beginn mit hohem Fieber und starken Gelenksschmerzen (nur wenige Menschen, die sich infizieren, haben keine Symptome). Kopfschmerzen, Muskelschmerzen, Augenentzündung, Übelkeit/Erbrechen, Hautausschlag ähnlich wie Dengue oder Masern.
Die akute Erkrankung ist nach wenigen Tagen wieder vorbei. Gefürchtet sind jedoch die Gelenksschmerzen, die als Gelenksentzündung bei einigen Patient*innen über Wochen bis Monate bestehen bleiben können. Der Mechanismus dieser Symptome ist noch nicht völlig geklärt, da es aber klinisch einer rheumatischen Erkrankung ähnelt, wird auch therapeutisch zu Medikamenten aus der Bereich der Rheumatologie gegriffen.
Vorbeugung
Das Zika Virus wurde bereits 1947 eher zufällig entdeckt und beschrieben. Da die von Zika hervorgerufene Erkrankung als harmlose kurzfristige Fieberepisode galt und keine Komplikationen bekannt waren, wurde es kaum beachtet.
Erst größere Ausbrüche in Mikronesien und französisch Polynesien zeigten, dass sich die Erkrankung rasch ausbreiten kann.
Mit der Einschleppung der Erkrankung nach Brasilien ereignete sich eine in dieser Größenordnung bislang unbekannte Epidemie. Durch die enormen Fallzahlen fiel erstmals das Potential des Virus auf, bei einer Infektion während der Schwangerschaft zu schweren Missbildungen zu führen.
Während des Höhepunkts der Epidemie wurde Frauen mit Kinderwunsch von der Reise in ein Zika-endemisches Gebiet abgeraten. In den letzten Jahren ist die Erkrankungen jedoch wieder fast „verschwunden“. Nur Einzelfälle werden berichtet, so dass das Risiko für Reisende wieder auf praktisch 0 gesunken ist.
Wie steckt man sich an?
Übertragung durch Mückenstiche (Aedes-Mücken), es ist aber auch die Übertragung durch Sexualkontakt beschrieben.
Inkubationszeit
kurz, nur wenige Tage.
Symptome:
Fieber, Muskel- und Gliederschmerzen, Hautausschläge, manchmal auch Rötung der Augen.
Vorbeugung:
Häufigste Virus-bedingte Gehirnentzündung Asiens.
Das Japan Encephalitis Virus ist nahe mit dem FSME-Virus verwandt, kommt aber ausschließlich in subtropischen und tropischen Regionen Asiens vor.
Wie bei vielen Viren dieser Gruppe (Flaviviren) kommt es bei den meisten Menschen, die infiziert werden, zum einem ganz leichten oder sogar völlig symptomlosen Verlauf. Nur ein kleiner Prozentsatz – man schätzt auf etwa 1% – nimmt einen schweren Verlauf. Dieser ist dann allerdings von ausgeprägten neurologischen Symptomen gezeichnet: Bewußtseinseinschränkungen, Krampfanfälle, Lähmungen. In Gebieten mit guter medizinscher Versorgung sterben 5-10% dieser Patient*innen, sonst bis 40%!
Bei Überlebenden zeigen sich sehr häufig Langzeitfolgen: Konzentrationsstörungen, motorische Defizite.
Wie steckt man sich an?
Die Erkrankung wird über Mücken übertragen, vor allem über Mücken der Gattung Culex. Diese sind vor allem in der Dämmerung aktiv.
Inkubationszeit
Relativ kurz, 5 bis 10 Tage.
Diagnose:
Die Diagnose muss meist klinisch, das heißt anhand der Symptome gestellt werden. Diese sind jedoch nicht anders als bei anderen Entzündungen des Gehirns. Es ist daher ganz essentiell, dass die behandelnden Ärztinnen und Ärzte an die Möglichkeit einer Japan Encephalitis denken.
In der Rückenmarksflüssigkeit lassen sich nach etwa einer Woche spezifischen Antikörper nachweisen.
Vorbeugung:
Seit vielen Jahrzehnten gibt es Impfstoffe gegen Japan Encephalitis. Die in mehreren Ländern Asiens entwickelten älteren Impfstoffe werden in der Reisemedizin nicht mehr verwendet, seit moderne, nebenwirkungsarme Produkte zur Verfügung stehen.
Therapie:
keine spezifische Therapie möglich.
Die Cholera ist eine bakterielle Infektion, die schmerzlose aber massive Durchfälle verursacht. Durch den ausgeprägten Flüssigkeitsverlust des Körpers kommt es rasch zur Dehydratation (Austrocknung). Auch Erbrechen kann vorkommen.
Das Spektrum der Erkrankung reicht von ganz milden Verläufen bis hin zu tödlichen Erkrankungen. Vor allem Kinder sind durch den hohen Flüssigkeitsverlust besonders gefährdet.
Wie bekommt man Cholera?
Die Infektion wird gewöhnlich durch Wasser und Nahrungsmittel übertragen, die mit Fäkalien verunreinigt sind. Die Erkrankung verursacht immer wieder große Epidemien, wenn die sanitären Einrichtungen zusammenbrechen – vor allem in Flüchtlingslagern, nach Naturkatastrophen und Überschwemmungen.
Inkubationzeit:
Die Inkubationszeit beträgt normalerweise 2-3 Tage, kann aber auch nur wenige Stunden sein.
Vorbeugung:
Die Cholera stellt üblicherweise kein Risiko für den Touristen dar, da die Bedingungen, unter denen Epidemien auftreten, Reisen eigentlich ausschließen.
Vorsicht ist allerdings bei Meeresfrüchten geboten, in denen das Bakterium vorkommen kann. Um infiziert zu sein, muss so eine Speise keineswegs verdorben aussehen oder sein!
Eine Schluckimpfung gegen Cholera ist zwar erhältlich, wird aber für Reisende üblicherweise nicht empfohlen (unter Umständen bei Hilfsdiensten in Flüchtlingslagern oder nach Naturkatastrophen).
Behandlung:
Die wichtigste Therapie ist der Flüssigkeitsersatz! Trinken Sie so viel nicht-alkoholische Getränke, dass Sie regelmäßig normal aussehenden Harn haben (nicht dunkel = konzentriert, sondern hell). Dies kann durchaus Trinkmengen bis 6-7 Liter erfordern. In schweren Fällen können sogar Infusionen nötig sein.
Antibiotika können die Krankheitsdauer eventuell ein bisschen verkürzen, und die Übertragung der Infektion erschweren, sie sind aber nur das Zweitwichtigste NACH der Flüssigkeit!
Fast weltweit verbreitete Viruserkrankung mit IMMER tödlichem Verlauf. Nur wenige Regionen der Welt konnte die Erkrankung erfolgreich zurückdrängen/ausrotten oder haben das Glück, dass sie nie eingeschleppt wurde.
Wie steckt man sich an?
Die Erkrankung wird über Biss- und Kratzverletzung von Säugetieren übertragen. In den meisten Fällen sind Hunde die Übeltäter, seltener Katzen, Affen und Fledermäuse.
In Europa und den USA geht das Risiko für den Menschen vor allem von Wildtieren aus, da Haustiere gegen Tollwut geimpft werden (Waschbären, Fledermäuse in den USA, Füchse in Europa). In Österreich konnte die Erkrankung durch Köder-Impfkampagnen bei Füchsen praktisch ausgerottet werden). In Entwicklungsländern sind nach wie vor Hunde die häufigsten Überträger. Die Weltgesundheitsorganisation schätzt weltweit etwa 60 000 Todesfälle an Tollwut pro Jahr.
Inkubationszeit
von der Bissverletzung bis zum Ausbruch der Erkrankung vergehen oft Wochen bis sogar Monate. In dieser Zeit ist die infizierte Person völlig beschwerdefrei.
Diagnose:
Die Diagnose muss meist klinisch, das heißt anhand der Symptome gestellt werden. Diese sind jedoch nicht anders als bei anderen Entzündungen des Gehirns.
Vorbeugung:
Es steht eine hervorragend wirksame und gut verträgliche Impfung zu Verfügung.
Therapie:
Es ist keine spezifische Therapie möglich. Die Erkrankung verläuft praktisch immer tödlich. Auch moderne intensivmedizinische Maßnahmen können die Patient*innen nicht retten.
Was ist nach einem Tierbiss zu tun?
Waschen sie die Wunde ausgiebig aus (mit Seife und Wasser)
Sollte das Tier einen Besitzer haben, versuchen Sie, alle Kontaktdaten zu bekommen (sollte das Tier geimpft sein, besteht keine Gefahr). Das Tier sollte eingefangen (NICHT von Ihnen!) und mehrere Tage beobachtet werden.
Suchen Sie umgehend medizinische Hilfe.
Das weitere Vorgehen im Krankenhaus richtet sich nach Ihrem Impfstatus:
a) sie haben einen Impfschutz gegen Tollwut (das heißt, sie wurden VOR der Reise mindestens 2x geimpft)
- 2 Auffrischungs-Impfungen im Abstand von 3 Tagen
b) sie haben keinen Impfschutz (das heißt, sie wurden VOR der Reise nicht geimpft
- Eine Dosis Immunglobulin (so früh wie möglich!): 20 mg/kg Körpergewicht. Die Flüssigkeit soll im Idealfall rund um die Bissstelle ins Gewebe gespritzt werden; falls die Stelle sehr klein ist, oder wenig Gewebe um den Biss liegt, so wird der Rest des Immunglobulins in den Gesäßmuskel gespritzt.
und zusätzlich - 4-5 Dosen Tollwutimpfung innerhalb von 28 Tagen (die erste Dosis gemeinsam mit dem Immunglobulin, s.o. – weitere Dosen 3, 7, 14 und eventuell 28 Tage nach der ersten)
(in manchen Ländern wird auch ein etwas anderes, ebenfalls gut wirksames Schema verwendet: 2 Impfdosen am gleichen Tag wie das Immunglobulin, je eine weiter am Tag 7 und 21)
Vorbeugende Impfung gegen Tollwut
2 Teilimpfungen im Abstand von mindestens 7 Tagen (wenn möglich 3-4 Wochen Abstand) vor der Reise.
Was bringt eine Impfung vor der Reise, wenn man nach einem Biss trotzdem nochmals geimpft werden muss?
- Das Impfschema nach einem Tierbiss ist einfacher: es sind nur 2 Impfungen statt 5 nötig.
- Die Gabe von Immunglobulin entfällt! Das heißt, kein Risiko, durch unsauber hergestelltes Immunglobulin mit Hepatitis oder AIDS angesteckt zu werden. Zudem sind Immunglobulin-Präparate in vielen Ländern nur sehr schwer oder gar nicht erhältlich.
- Die Impfung muss nicht sofort, sondern innerhalb der ersten 5 bis 7 Tage erfolgen, da ja Abwehrstoffe bereits vorhanden sind – das gibt Zeit, ein gut ausgestattetes Krankenhaus aufzusuchen oder sogar nach Hause zu fahren.
Vorsicht!
Das Verhalten tollwütiger Tiere ist oft unauffällig!
Verlassen Sie sich nicht auf die angeblich „typischen“ Tollwutzeichen: Schaum vor dem Maul, aggressives Verhalten, Wasserscheue
vor der Reise
Informieren Sie sich vor der Reise über die Tollwutsituation in Ihrem Reiseland und insbesondere über die Verfügbarkeit von Immunglobulin. Im Notfall ist keine Zeit für langwierige Erkundigungen. Leider ist auch das medizinische Personal in vielen Urlaubsländern nur ungenügend über die lebensrettenden Maßnahmen und Medikamente informiert.
Giardia ist ein mikroskopisch kleiner Parasit, der den Dünndarm befällt. Die häufigsten Symptome sind weiche Stühle, eventuell heller in der Farbe und schmierig, vor allem morgens. Dazu kommen Übelkeit, Bauchkrämpfe, Blähungen, übelriechende Gase.
Obwohl ungefährlich, kann die Erkrankung unbehandelt über Monate bestehen bleiben und dadurch unter Umständen zu Gewichtsverlust und Mangelernährung führen.
Wie bekommt man Giardiasis?
Die recht widerstandsfähige Zystenform des Erregers wird über verunreinigtes Wasser oder Nahrungsmittel aufgenommen. Einige wenige Zysten genügen bereits, um eine Person zu infizieren.
Eigentlich kommt Giardia weltweit vor, am häufigsten aber natürlich in Gebieten mit schlechten sanitären Verhältnissen. Viele Reisende machen vor allem in Indien und Nepal Bekanntschaft mit dem Erreger. Gelegentlich wird auch in Europa oder den USA über kleine Epidemien berichtet, vor allem wenn zum Baden und Schwimmen benütztes Wasser fäkal verunreinigt wurde.
Inkubationszeit:
Die Inkubationszeit kann zwischen 3 und 25 Tagen betragen. Solange der Patient nicht behandelt ist, scheidet er infektiöse Zysten aus, die unter unhygienischen Bedingungen auch direkt auf andere übertagen werden können (zB. beim Geschlechtsverkehr)
Diagnose:
Der definitive Beweis ist der mikroskopische Nachweis von Giardia-Zysten im Stuhl.
Vorbeugung:
Vorsicht bei Trinkwasser und Nahrungsmitteln! Die Zysten sind recht widerstandsfähig und werden durch chemische Behandlung des Trinkwassers nicht immer verlässlich abgetötet.
Behandlung:
Üblicherweise werden Metronidazol oder Tinidazol (Antibiotika) verschrieben. Obwohl gelegentlich Rückfälle vorkommen, wirkt die Behandlung meist gut.
Typhus wird durch ein Bakterium der Salmonellenfamilie hervorgerufen (Salmonella typhi), er ist aber keine typische Durchfallserkrankung! Die Hauptsymptome sind Fieber, Appetitlosigkeit, Lethargie und Darmsymptome, die sich meist in Verstopfung und nur ganz gelegentlich in Durchfällen äußern. Typhus kann ohne Behandlung lebensbedrohlich sein.
Die Erkrankung ist weltweit verbreitet, ist also keine typische „Tropenerkrankung“, die Häufigkeit hat vor allem mit den vorherrschenden hygienischen Bedingungen zu tun.
Wie bekommt man Typhus?
Die Ansteckung erfolgt über verunreinigte Nahrung oder unreines Wasser. Auch Schmierinfektionen (Hände, Gegenstände) sind möglich.
Inkubationszeit:
Die Inkubationszeit der Krankheit hängt von der Menge von Bakterien ab, die man unwissentlich zu sich genommen hat. Meist liegt sie zwischen 1 und 3 Wochen. In seltenen Fällen können Symptome schon nach 3 Tagen auftreteten. Einzelne Berichte von besonders langen Inkubationszeiten von bis zu 3 Monaten sind ebenfalls bekannt.
Diagnose:
In der Frühphase der Erkrankung lässt sich der Erreger im Blut des Erkrankten nachweisen, etwa nach 1 Woche ist er dann im Stuhl nachweisbar.
Beide Methoden sind in vielen sich entwickelnden Reiseländern nicht verfügbar, dort wird die Diagnose anhand der Symptome gestellt, was leider zu sehr häufigen Fehldiagnosen führt.
Vorbeugung:
Die üblichen Tipps zur Vermeidung des Reisedurchfalls vermindern auch das Risiko, an Typhus zu erkranken. Zudem existiert eine Impfung, die gut verträglich ist, allerdings leider keine 100%ige Schutzrate hat.
Behandlung:
Die Erkrankung ist gut mit Antibiotika behandelbar. Allerdings machen uns zunehmende Resistenzen der Salmonellen weltweit zu schaffen. Substanzen, die noch vor 10 Jahren Standardtherapie waren, können heute nicht mehr eingesetzt werden.
Auch nach erfolgreicher Therapie ist Wachsamkeit erforderlich, da es gelegentlich zu Rückfällen kommen kann.
Der Begriff Reisedurchfall bezeichnet nicht EINE Erkrankung, sondern ein Krankheitsbild, das von vielen verschiedenen Erregern verursacht werden kann. Die meisten von uns haben leider sehr persönliche Erfahrungen mit dem Problem.
Durchfall auf Reisen betrifft 20-50% aller Reisenden von der so genannten 1. in die so genannte 3. Welt. Er ist somit das weitaus häufigste Krankheitssymptom im Urlaub. Auch wenn es selten zu bedrohlichen Situationen kommt, ist die Auswirkung auf Urlaub und Erholung manchmal gravierend.
Vorbeugung:
Die Wege der Ansteckung sind vielfältig, doch mit wenigen, eigentlich selbstverständlichen Vorsichtsmaßnahmen lassen sich viele dieser unangenehmen Episoden vermeiden. Als „gefährliche Lebensmittel“ gelten: Leitungswasser, Eiswürfel und Speiseeis, Milch und unpasteurisierte Milchprodukte, Salate, Obst ohne Schale, die vor dem Verzehr entfernt werden kann, roher Fisch, Mayonnaisen, Kaltschalen, kalte Saucen.
Medikamentöse Vorbeugung mit Antibiotika: Verschiedene Substanzen wurden in den letzten Jahren zur Vorbeugung von Reisedurchfall getestet. Üblicherweise wird auf Grund von möglichen Nebenwirkungen von einer generellen Verwendung abgeraten. Für einzelne Reisende mit bestimmten Grunderkrankungen oder Empfindlichkeiten macht eine medikamentöse Prophylaxe aber unter Umständen Sinn.
Behandlung:
Die wichtigste Maßnahme im Fall eines Reisedurchfalls ist der Ersatz der über den Darm verlorenen Flüssigkeit. In leichten Fällen trinken Sie, was Ihnen schmeckt. Wenn der Durchfall sehr stark ist, sollten Sie nach Möglichkeit isotone Flüssigkeiten zu sich nehmen. Solche Präparate sind in Apotheken erhältlich (für Reisen praktisch: Pulver zum Auflösen). Ist so etwas nicht zur Hand, können sie ausgewogene Lösungen auch einfach selbst herstellen: Auf einen Liter Wasser (aus der Flasche!) kommen ½ TL Salz + 2 TL Zucker + ½ TL Natriumbikarbonat (das ist Speisesoda, nicht Backpulver, wie in manchen Broschüren irrtümlich angeführt). Nach 1-2 Tagen bessern sich die Symptome meist wieder.
Medikamente, die die Durchfallhäufigkeit reduzieren („stopfende Präparate“) können bei fieberhaften oder blutigen Durchfällen gefährlich sein, in leichteren Fällen retten sie aber einige Urlaubstage oder eine nötige Busfahrt. Medikamente gegen Übelkeit oder Bauchkrämpfe aus der Reiseapotheke können die ersten Tage erleichtern. Eine eventuelle Selbstbehandlung mit Antibiotika muss vor der Reise mit Ihrer Ärzt*in besprochen und genau erklärt werden. Bei Durchfall, der länger als 4 Tage anhält, bei blutigen Durchfällen bzw. bei hohem Fieber müssen Sie eine medizinische Institution aufsuchen.
Erreger:
Gelbfiebervirus, aus der Familie der Flaviviren, und damit verwandt mit den Erregern von FSME, Japan Encephalitis und Dengue Fieber
Erkrankung:
Ursprünglich eine Erkrankung von Tieren, vor allem Affen. Die Übertragung erfolgt durch Mücken.
Bei vielen Menschen bleibt die Ansteckung folgenlos, es treten keine Krankheitserscheinungen auf, trotzdem ist man in der Folge immun.
Wenn Symptome auftreten, können diese von einer leichten Grippe-artigen Symptomatik bis zu schwersten und häufig tödlichen Verläufen reichen. Bei schwerem Verlauf kommt es zu Leberversagen (dadurch entsteht die Gelbfärbung von Augen und Haut, die der Erkrankung den Namen gegeben hat), schweren Blutungen und Kreislaufversagen. Von den an Gelbfieber erkrankten Touristen, die in den vergangenen Jahren in Europa und den USA betreut wurden, verstarben 36%.
Vorbeugung:
Wie bei allen durch Mücken übertragenen Erkrankungen ist der Schutz vor Stichen wichtig.
Die Gelbfieberimpfung ist eine seit Jahrzehnten etablierte Lebendimpfung, die einen hervorragenden Schutz gegen die Erkrankung bietet.
Therapie:
Keine Medikamente gegen das Virus verfügbar. Die Behandlung kann sich lediglich auf Verringerung der Komplikationen und allgemeine intensivmedizinische Maßnahmen wie Kreislaufunterstützung fokussieren.
Larva migrans der Haut tritt nach Kontakt mit Larven von Hunde- oder Katzenhakenwürmern auf. Die winzigen Larven dringen durch die Haut ein, wo sie mehrere Wochen überleben können. Sie wandern langsam (ein paar Zentimeter pro Tag) unter der Haut und verursachen so einen intensiven Juckreiz. Ein Hautausschlag zeichnet den schlängelnden Verlauf der Wanderung nach. Durch starkes Kratzen kann der Betroffene unter Umständen die sonst intakte Haut verletzen und bakteriellen Infektionen den Weg ebnen.
Die Erkrankung findet sich in den meisten warmen feuchten Gegenden der Erde.
Wie bekommt man Larva migrans der Haut?
Die Larven, die sich im Kot von mit Würmern befallenen Hunden oder Katzen finden, verunreinigen Strände und Plätze mit feuchter Erde. Bei Kontakt mit der Haut eines Menschen, dringen die Larven ein. Urlauber gefährden sich durch Barfußgehen oder direktes Sitzen oder Liegen (ohne Decke oder Handtuch) in Sand oder Erdboden.
Inkubationszeit:
Die Symptome beginnen sofort nachdem die Larve die Haut durchdrungen hat (das dauert ein paar Stunden).
Diagnose:
Die typischen schlangenförmigen Spuren meist an den Beinen oder am Gesäß sind leicht erkennbar. Charakteristisch ist auch der Juckreiz.
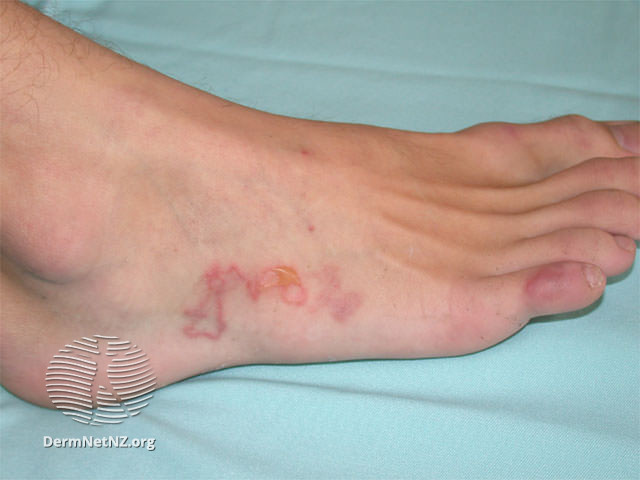
Vorbeugung:
Gehen Sie an tropischen Stränden und auf feuchtem Erdboden nicht barfuß. Verwenden Sie am Strand Badetücher oder Matten und suchen Sie sich wenn möglich Plätze, die von der Flut überspült werden (durch regelmäßiges Wegspülen der Tierfäkalien sollte hier das Risiko am Geringsten sein).
Behandlung:
Die Erkrankung heilt zwar nach Wochen (oder Monaten) auch von selbst, auf Grund des Juckreizes hat aber kaum jemand so viel Geduld. Es stehen sowohl lokale Therapien in Form von Salben als auch sehr effektive Tabletten zur Verfügung.
Tipp
Ungefährliche Erkrankung. Aus den Larven können sich im Menschen keine erwachsenen Würmer entwickeln.
Behandlung beim Spezialisten. KEINE (Selbst)Versuche mit Vereisen, Verätzen oder Ausschneiden!
Schistosomiasis, auch Bilharziose genannt, wird durch parasitisch lebende Würmer verursacht. Der komplizierte Lebenszyklus benötigt eine besondere Art von Süßwasserschnecken, in denen die Egel einen Teil ihrer Entwicklung vollziehen. Das heißt, dass Schistosomiasis nur dort vorkommt, wo auch diese Schnecken leben. Infizierte Schnecken geben eine große Menge von Wurmlarven ins Wasser ab, diese suchen sich dann ein „Opfer“.
Aus den Larven, die erfolgreich in den Körper eingedrungen sind, entwickeln sich die erwachsenen Würmer, die je nach Schistosomenart in der Nähe der Harnblase oder der Leber leben. Auch wenn es keine sehr angenehme Vorstellung ist, solche „Mitbewohner“ zu haben – die erwachsenen Würmer selbst verursachen keine Krankheitssymptome. Die Probleme und Gefahren der Erkrankung entstehen durch die Eier, die in großen Mengen gelegt werden. Eigentlich sollten diese Eier durch den Darm oder mit dem Harn ins Freie gelangen und so das Fortbestehen der Würmer sichern. Viele erreichen diese Ziel jedoch nicht, bleiben im Gewebe stecken und sterben ab. Es ist die körpereigene Entzündungsreaktion auf diese absterbenden Eier, die die gefürchteten Folgen der Schistosomiasis verursacht.
Wie steckt man sich an?
Die Larven sind imstande, gesunde Haut zu durchdringen, und kommen so in den menschlichen Körper. Selbst kurzer Kontakt mit infiziertem Süßwasser beim Baden, Waten oder Schwimmen genügt für eine Infektion. Die Larven sind so klein, dass man sie mit freiem Auge nicht erkennt, manchmal spürt man direkt nach dem Baden einen leichten Juckreiz.
Vorkommen
Die Erkrankung findet sich weltweit in warmen Klimata, bis zu 200 Millionen Menschen sind betroffen! Besonders häufig ist sie in Afrika südlich der Sahara. In vielen Gegenden Asiens und in Brasilien konnte sie durch rigorose Kontrollprogramme stark zurückgedrängt werden.
Symptome
Eintrittsphase: Unter Umständen leichter Juckreiz direkt nach dem Schwimmen.
Eine ähnliche Symptomatik gibt es auch in Europa – Badedermatitis oder Zerkariendermatitis genannt. Sie wird durch Larven von Schistosomenarten verursacht, die bei Vögeln parasitieren. Beim Menschen sterben die Larven kurz nach Durchdringen der Haut ab, können sich also NICHT zu Würmern entwickeln. Sie verursachen lediglich einen lästigen, stark juckenden Hautausschlag.
Akutphase: Einige Wochen nach Infektion durch die Haut kommt es bei manchen Menschen zu einer Akutreaktion, dem so genannten Katayama-Fieber. Hohes Fieber, starkes Krankheitsgefühl, Bauchschmerzen, Gelenksschmerzen. Die Symptome verschwinden auch ohne Behandlung nach einigen Tagen wieder. Bei vielen infizierten Personen tritt diese Phase gar nicht auf.
Chronische Erkrankung: Die entzündliche Reaktion auf abgestorbene Eier und die daraus resultierenden Vernarbungen können über Jahre zu schweren Funktionsstörungen der betroffenen Organe führen. Im Darm äußert sich das mit der Ausbildung von Schleimhautwucherungen und blutigen Durchfällen, in der Leber mit Symptomen wie bei einer Leberzirrhose, im Harntrakt mit Entzündungen, narbigen Verengungen der Harnleiter und einem erhöhten Risiko für Harnblasenkrebs.
All diese Spätfolgen finden sich praktisch ausschließlich bei Menschen, die in den Endemiegebieten leben und nicht bei Touristen, wahrscheinlich sind viele wiederholte Infektionen über Jahre dafür nötig. Infektionen bei Touristen sorgen eher mit dramatischen Einzelberichten für Schlagzeilen. An manchen Stellen unseres Körpers kann auch ein einziges fehlgeleitetes Schistosomenei zur Katastrophe führen. So wurde über Querschnittslähmungen durch entzündliche Schwellung im Rückenmark oder im Gehirn berichtet.
Diagnose
Ab etwa 3 Monaten nach der Ansteckung finden sich die Eier der Schistosomen im Harn oder Stuhl. Geschulte Labors können so die Infektion zweifelsfrei nachweisen.
Auch ein serologischer Nachweis (Antikörperbestimmung – Blutabnahme) ist ab diesem Zeitpunkt möglich und bei Reisenden sinnvoll und recht verlässlich.
Vorbeugung
Gegen Schistosomiasis gibt es weder eine Impfung noch eine medikamentöse Vorbeugung. Es bleibt also nur das Vermeiden einer Ansteckung. Da es keine verlässliche Möglichkeit gibt, befallene Gewässer zu erkennen, muss Süßwasser in den Verbreitungsgebieten der Schistosomiasis generell gemieden werden. Salzwasser, rasch fließenden Gewässer und chlorierte Pools sind ungefährlich. Gelegentlich wird empfohlen, sich nach potentiellem Kontakt mit Larven kräftig abzufrottieren. Auf diese Weise können tatsächlich Larven, die noch nicht völlig eingedrungen sind, abgerieben werden – bei ungewolltem Wasserkontakt also auf jeden Fall wichtig. Als Vorbeugemaßnahme ist es jedoch auf keinen Fall sicher genug! Auch die Empfehlung, einfach eine Dosis Wurmmedikament nach dem Baden zu schlucken, ist grober Unfug und unwirksam.
Falls Sie während des Urlaubs mit Schistosomen in Kontakt gekommen sein könnten, sollten Sie ca. 3 Monate nach Ihrer Rückkehr eine Screening- Untersuchung machen lassen (Antikörpertest).
Therapie
Es steht ein sicheres und wirksames Mittel zur Behandlung der Schistosomiasis zur Verfügung. In den meisten Fällen genügt eine eintägige Kur. In vielen Fällen kommt es sogar zu einer gewissen Besserung der Spätschäden.
Vor allem in Afrika ist die Bilharziose noch häufig und nimmt durch Bewässerungsprojekte und Migration sogar zu.
Die so genannte Schlafkrankheit ist eine Infektion mit Trypanosomen (mikroskopische kleine Parasiten), die durch den Stich einer Fliege genannt TseTse übertragen werden.
An der Stichstelle entwickelt sich in der Folge ein so genannter Eschar, eine relativ große, schmerzhafte Schwellung, deren Zentrum dunkel verfärbt ist.
Die Erkrankung kommt in Ost- und Südostafrika vor (Ostafrikanische Form – in den letzten Jahrzehnten selten geworden) sowie in Zentral- und Westafrika (Westafrikanische Form – insbesondere im Kongo, da dort keine Eindämmungsmaßnahmen stattfinden).
Bei Reisenden sind lediglich einzelne Fälle berichtet.
Wie steckt man sich an?
Die übertragende Fliege ist tagsüber aktiv und fühlt sich hauptsächlich in Savannengegenden wohl. So findet sie sich leider auch in Safariparks des afrikanischen Ostens von Tansania bis Südafrika.
Das Aussehen erinnert am ehesten an heimische Bremsen – deutlich größer als eine Hausfliege. Sie fühlen sich von beweglichen Objekten und dem aufgewirbelten Staub angezogen und folgen gern Safarijeeps. Selbst gute Insektenrepellentien sind kein 100%iger Schutz, zusätzliche feste Kleidung (lange Hosen und Ärmel) sind wichtig. Der Stich ist schmerzhaft, auch in den vielen Fällen, in denen keine Erkrankung übertragen wird!
Inkubationszeit
Üblicherweise 3 Tage bis wenige Wochen bei der ostafrikanischen Form, Monate bis sogar Jahre im Fall der westafrikanischen Krankheitsform.
Diagnose:
Wichtig ist der klinische Verdacht, Bluttests können die Erkrankung beweisen.
Vorbeugung:
Halten Sie Fahrzeugtüren und –fenster wenn möglichst geschlossen. Insektenspray kann Räume sicher machen.
Es gibt KEINE Impfung.
Therapie:
Auch wenn Medikamente gegen die Schlafkrankheit existieren, – ihre Nebenwirkungen sind so unerfreulich, dass die ganze Konzentration auf der Vorbeugung der Erkrankung liegen muss.
Tipp
Dunkle Kleidung und dunkle Räume (auch das Innere von Autos) ziehen Tse Tse an. Überprüfen Sie Ihren Wagen, bevor Sie einsteigen und tragen Sie Safari-Bekleidung in Beige und Khaki